Согласно современным данным, своевременно проведенное шунтирование сосудов нижних конечностей в 90 % случаев позволяет избежать развития гангрены, следовательно, и проведения ампутации по жизненным показаниям.
Суть данного оперативного вмешательства заключается в создании шунта, по которому кровь сможет течь в обход пораженного сегмента сосудистого русла.
Но такого рода вмешательство показано далеко не всем пациентам, которые имеют проблемы с сосудами ног. В каких случаях оно проводится? Кому нельзя делать такую операцию? Обо всем этом и о многом другом мы расскажем вам в данной статье.
Показания к проведению шунтирования сосудов на ногах
Существует всего два заболевания, которые могут привести к необходимости выполнения операции шунтирования – это атеросклероз и облитерирующий эндартериит.
Но одного наличия патологии недостаточно. Прямые показания включают конкретные клинические ситуации, когда:
 имеется критическая ишемия нижней конечности;
имеется критическая ишемия нижней конечности;- имеются начальные признаки развивающейся гангрены;
- по ряду причин нельзя выполнить ангиопластику;
- имеется техническая возможность наложения шунта;
- пациент способен самостоятельно передвигаться.
Последний пункт может несколько удивлять: все дело в том, что если больной находится в тяжелом состоянии и скован положением лежа на длительный срок или даже навсегда, то не имеет смысла выполнять реконструктивное вмешательство. Кроме того, достаточная подвижность пациента составляет немаловажную часть реабилитационной программы после проведения шунтирования. Ампутация считается более целесообразной в случаях, когда больной прикован к постели.
Специфические противопоказания к проведению шунтирования сосудов на ногах логически связаны с соответствующими показаниями. Это:
 отсутствие явлений критической ишемии;
отсутствие явлений критической ишемии;- возможность проведения ангиопластики с высокой вероятностью успешности последней;
- отсутствие технической возможности наложения шунта, в частности, отсутствие у пациента подходящей вены, которая сможет выполнить функцию шунтирующего сосуда;
- отсутствие возможности поддержания достаточного уровня двигательной активности пациента в послеоперационном периоде.
Конечно же, имеются и абсолютные (они же – общие) противопоказания к проведению оперативного вмешательства. К таковым относят:
- критическое общее состояние больного;
- наличие признаков декомпенсации отдельных органов или систем (дыхательной, сердечно-сосудистой и др.);
- любые другие крайне тяжелые сопутствующие патологические процессы (декомпенсированный сахарный диабет, онкология и т.д.).
к оглавлению ↑Планирование операции шунтирования сосудов на ногах проводится только после исключения всех возможных противопоказаний.
Методика выполнения операции, особенности восстановления
Шунтирование может производиться на разных уровнях. Основными вариантами являются:
- Аорто-бедренное шунтирование;
- Подвздошно-бедренное шунтирование;
- Бедренно-подколенное шунтирование.
Название вмешательства включает: 1 – название артерии, обеспечивающей приток крови; 2 – название артерии, в которую будет идти кровь по шунту.
Возможны и другие варианты подобных вмешательств (например, бедренно-берцовое шунтирование), но они являются менее эффективными и на практике выполняются намного реже.
Разберем методику выполнения операции шунтирования на примере бедренно-подколенного варианта.
 Первым этапом данного вмешательства является обеспечение доступа к подколенной артерии. После послойного рассечения мягких тканей, выделения сосуда производится его осмотр. Интраоперационное исследование является самым точным из всех возможных и на этом этапе хирург окончательно решает, пригоден ли сосуд для выполнения шунтирования.
Первым этапом данного вмешательства является обеспечение доступа к подколенной артерии. После послойного рассечения мягких тканей, выделения сосуда производится его осмотр. Интраоперационное исследование является самым точным из всех возможных и на этом этапе хирург окончательно решает, пригоден ли сосуд для выполнения шунтирования.- Далее выделяют сосуд, который будет выполнять функцию шунта. Как правило, используется подкожная вена бедра. Производится ее осмотр, оценка пригодности.
- Затем переходят к этапу выделения бедренной артерии. Она также тщательно осматривается на предмет пригодности к шунтированию. На этом же этапе конец вены-шунта вшивается в бедренную артерию.
- Далее необходимо выполнить разрушение венозных клапанов. Ведь подкожная вена, как и любая другая, имеет в своей структуре клапаны. Но после проведения операции ее функция кардинально изменится, и она будет выполнять роль артериального сосуда. Клапаны разрушаются с помощью специального зонда.
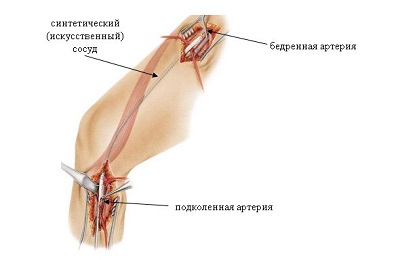 Кроме того, нужно перевязать все ветви вены-шунта. У подкожной вены, как правило, оказывается немало сообщений, их перевязка крайне важна. Ведь если не выполнить данный этап, то артериальная кровь будет попадать в венозное русло, что чревато осложнениями.
Кроме того, нужно перевязать все ветви вены-шунта. У подкожной вены, как правило, оказывается немало сообщений, их перевязка крайне важна. Ведь если не выполнить данный этап, то артериальная кровь будет попадать в венозное русло, что чревато осложнениями.- И только после этого накладывается анастомоз между шунтом и подколенной артерией. Контроль работы шунта осуществляется с помощью УЗИ и/или ангиографического исследования.
Шунтирование сосудов включает все эти этапы и обычно занимает около 2 часов.
к оглавлению ↑Осложнения во время и после вмешательства
Наиболее вероятным интраоперационным осложнением является выделение сосуда, непригодного для выполнения шунтирования. Предотвратить развитие данного осложнения можно лишь выполнением качественной предоперационной диагностики. Но нужно иметь в виду, что ни один из существующих на сегодняшний день методов исследования не даст 100 % гарантии пригодности сосуда.
Если такое осложнение возникает, то вероятность решить его в ходе операции, подобрав другой сосуд, составляет около 50 %. Если же этого сделать не удастся, то хирург будет вынужден отказаться от проведения шунтирования.
Перечень вероятных послеоперационных осложнений стандартен.
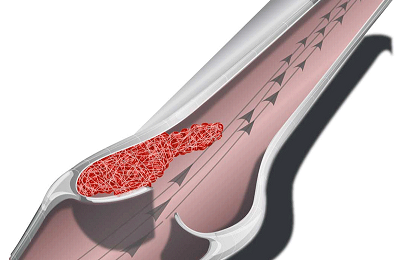 Среди них:
Среди них:
- Инфицирование.
- Тромбозы.
- Эмболии.
- Несостоятельность швов.
Однако соблюдение правил асептики, антисептики, а также основных принципов сосудистой хирургии позволяет с высокой вероятностью исключить возможность их развития.
к оглавлению ↑Восстановление пациентов в послеоперационном периоде
Выполнение данного оперативного вмешательства в среднем требует 2-ухнедельного пребывания пациента в стационаре. Первые дни после операции больному назначается постельный режим, далее ему разрешают ходить по палате, по коридору и т.д. С первого же дня назначают специальные медикаменты, основная цель которых – препятствовать развитию явлений тромбоза. Примерно через неделю снимают швы. Уже со второй недели послеоперационного периода с пациентом занимается врач, специализирующийся в отрасли ЛФК.
 Перед выпиской лечащий врач обсуждает с больным особенности дальнейшего восстановления. Прописываются лекарства, назначается диета, обсуждаются физические упражнения, которые будут выполняться пациентом. Полностью исключается возможность курения и употребления алкоголя. Ведь это может свести всю пользу проведенной операции к нулю.
Перед выпиской лечащий врач обсуждает с больным особенности дальнейшего восстановления. Прописываются лекарства, назначается диета, обсуждаются физические упражнения, которые будут выполняться пациентом. Полностью исключается возможность курения и употребления алкоголя. Ведь это может свести всю пользу проведенной операции к нулю.
Полное восстановление функции конечности, на которой проводилось шунтирование, обычно происходит через 1,5-2 месяца после операции. Но пациенту придется приложить немало усилий, чтобы вернуть силу мышцам, полноценно их разработать.
Шунтирование способно помочь даже самым безнадежным больным, главное – это желание больного вылечиться и вернуть себе здоровые ноги.