В последние годы принципы терапии острых сосудистых патологий претерпели ряд изменений. Обусловлено это появлением новых, более эффективных лекарств. Так, например лечение тромбоза глубоких вен явилось наглядным примером новых нововведений.
Кратко о патологии
Чтобы разобраться в том, как лечить тромбоз, необходимо понимать суть процесса.
Патология представляет собой острое заболевание, возникающее вследствие внутрисосудистого образования кровяных сгустков с развитием различной степени выраженности местных воспалительных реакций.
Это связано также с другим заболеванием сосудов – тромбофлебитом. Итак, в основе развития тромбоза лежит 3 механизма:
 замедление скорости кровотока;
замедление скорости кровотока;- повреждение стенки сосуда;
- изменение реологических свойств крови (повышение ее вязкости).
Возникновение этих условий возможно при следующих ситуациях:
- тяжелые инфекционные процессы;
- травмы;
- роды;
- хирургические вмешательства;
- сахарный диабет;
- тяжелые аллергические реакции;
- патологии сосудов (варикозное расширение вен, атеросклеротические поражения);
- онкологические заболевания;
- длительный прием некоторых лекарств (системные глюкокортикостероиды, оральные контрацептивы).
При лечении важно учитывать причину возникновения тромбоза. Без терапевтического воздействия на нее невозможно вылечить сосудистую патологию. Для подбора адекватного способа лечения врачи руководствуются несколькими классификациями, позволяющими отграничить экстренность и плановость больных. Тромбозы по времени своего развития разделяются на 3 группы:
 Острый. Продолжительность его до 2 недель.
Острый. Продолжительность его до 2 недель.- Подострый. Длится до 3 месяцев.
- Хронический. Характеризуется длительным течением – свыше 3 мес.
- Посттромбофлебитический синдром.
Актуальной при возможности проведения оперативного вмешательства считается классификация по степени трофических и гемодинамических нарушений. Она включает тромбозы:
- легкой формы;
- средней степени тяжести;
- тяжелые.
В диагноз также в обязательном порядке вносится локализация тромбоза:
- поражения в системе нижней или верхней полой вены;
- заболевание легочной артерии;
- поражение коронарных сосудов и т.д.
При тромбозе вен лечение подбирается с учетом стадии патологического процесса, определяемой по клинической картине:
 IА характеризуется слабо выраженной симптоматикой: онемение, похолодание конечности, ощущение «мурашек» на коже.
IА характеризуется слабо выраженной симптоматикой: онемение, похолодание конечности, ощущение «мурашек» на коже.- IБ сопровождается присоединением боли различной степени интенсивности.
- IIА характеризуется снижением чувствительности и активных движений в суставах;
- При IIБ наблюдается полный паралич мышц, кровоснабжающихся закупоренным сосудом.
- На IIIА появляется отечность конечности.
- IIIБ характеризуется полной неподвижностью суставов, выраженным болевым синдромом. При отсутствии терапии на этой стадии развивается гангрена пальцев со склонностью к распространению процесса.
Такое многообразие форм обуславливает актуальность проблемы.
к оглавлению ↑Возникнуть тромбозы могут в любом возрасте, а самый грозный его вариант – ТЭЛА, приводящий к инфаркту легкого и, соответственно, смерти больных.
Методы терапии
Главными задачами лечения при возникновении тромбоза являются:
- восстановление нормальной проходимости сосудистого русла (вены, артерии);
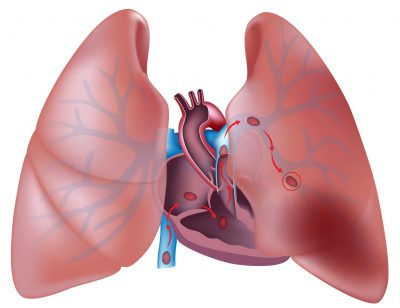 предупреждение развития тяжелых осложнений (ТЭЛА, ишемические инсульты, инфаркты почек);
предупреждение развития тяжелых осложнений (ТЭЛА, ишемические инсульты, инфаркты почек);- остановка процесса роста тромбов;
- профилактика повторного развития патологии;
- тромбоз глубоких вен предполагает предупреждение поражений клапанного сосудистого аппарата и развитие посттромбофлебитического синдрома;
- восстановление нарушенной функции органа или конечности в зависимости от локализации процесса.
Достигаются такие цели путем назначения:
- общих рекомендаций;
- лечения основного заболевания, которое привело к развитию тромбоза;
- оперативного вмешательства;
- консервативной терапии;
- физиотерапевтических процедур.
Хирургическое лечение патологии проводят в первые 6-8 ч (при ТЭЛА, тромбозе коронарных артерий) или в острый период при поражении глубоких вен. В последнем случае наиболее эффективна операция, проводимая в период до 5 суток.
При развитии тромбоэмболии легочной артерии, поражений коронарных сосудов проводят ангиографическое исследование, которое позволяет визуализировать область поражения. При остром коронарном синдроме с подъемом сегмента ST (крупноочаговый инфаркт миокарда) во время процедуры проводят местный тромболизис. Если он неэффективен, то выполняется баллонная ангиопластика и стентирование (восстановление просвета артерии путем установки расширителя). Операция проводится после обезболивания наркотическими веществами.
При ТЭЛА также местно вводят тромболитические препараты. Затем имплантируют кава-фильтр в полую вену для предупреждения повторного развития.
 При лечении поражения глубоких вен операция называется тромбэктомия. Суть ее состоит в рассечении закупоренного сосуда и извлечении кровяных сгустков. Операцию проводят под общим наркозом. После нее обязателен контроль красных показателей крови для оценки состоятельности швов.
При лечении поражения глубоких вен операция называется тромбэктомия. Суть ее состоит в рассечении закупоренного сосуда и извлечении кровяных сгустков. Операцию проводят под общим наркозом. После нее обязателен контроль красных показателей крови для оценки состоятельности швов.
Тромбоз глубоких вен хронического течения при развевающейся гангрене в большинстве случаев приводит к ампутации. Проводится она по строгим показаниям с учетом сопутствующей патологии. Если отягощенный анамнез не позволяет провести больному с гангреной операцию, то продолжается консервативное лечение с добавлением сильных обезболивающих препаратов.
Физиотерапевтические процедуры показаны при хроническом течении заболевания и на II-III стадии после острого периода. Назначают:
- электрофорез;
- УВЧ;
- магнитотерапию.
Целью процедур при этом считают уменьшение болей и замедление прогрессирования патологии. При развитии тромбоза на фоне хронических заболеваний необходимо обратиться к своему лечащему врачу. Он скорректирует терапию.
Из общих назначений значительное место отводится нескольким пунктам:
 правильное питание, включающее ежедневный прием свежей воды в объеме, не менее 2 л (при отсутствии противопоказаний);
правильное питание, включающее ежедневный прием свежей воды в объеме, не менее 2 л (при отсутствии противопоказаний);- снижение массы тела;
- отказ от курения;
- уменьшение физических нагрузок (особенно приседаний);
- для женщин – отмена приема оральных контрацептивов;
- тугое эластическое бинтование, ношение специальных компрессионных колготок и чулок – при тромбозе глубоких вен. Они подбираются с учетом веса и роста больного.
Медикаментозные назначения
Среди лекарств, применяемых для лечения и профилактики тромбоза, показаны 3 группы препаратов:
- Тромболитические.
- Антикоагулянты.
- Дезагреганты.
Тромболитические лекарства
Тромболитики способны растворять тромб, восстанавливая проходимость сосуда. Показаниями к их назначению служат:
- ТЭЛА;
- ишемический инсульт вследствие тромбоза;
- острый коронарный синдром с подъемом сегмента SТ.
Назначают ее в случае, если от момента начала клинической картины прошло не более 12-24 ч. В более поздние сроки тромболизис не эффективен. Наиболее часто используют следующие препараты:
 Стрептокиназа;
Стрептокиназа;- Пуролаза;
- Урокиназа;
- Альтеплаза;
- Тенектеплаза.
Какой именно препарат вводить, решает врач-реаниматолог. Проводится тромболизис только в палатах интенсивной терапии. Обусловлено это тем, что при растворении тромба может резко ухудшиться состояние больного, вплоть до остановки сердечной деятельности. Проводится терапия в течение нескольких часов под постоянным контролем показателей свертывающей системы крови, эритроцитов и гемоглобина. Также необходимо мониторинг гемодинамики. Противопоказаниями к проведению тромболитической терапии служат:
- геморрагический инсульт в анамнезе;
- признаки внутреннего кровотечения;
- обострение язвенной болезни желудка или 12-перстной кишки;
- недавно проведенные полостные операции, роды;
- беременность;
- давность тромбоза более суток.
 Тромболизис можно проводить как системно, так и местно во время ангиографического исследования. Последний способ является более предпочтительным в связи с меньшим количеством побочных эффектов. Однако не все медицинские учреждения оснащены необходимым оборудованием.
Тромболизис можно проводить как системно, так и местно во время ангиографического исследования. Последний способ является более предпочтительным в связи с меньшим количеством побочных эффектов. Однако не все медицинские учреждения оснащены необходимым оборудованием.
Перед проведением тромболизиса больному обязательно дают таблетку Аспирина и вводят гепарин для лучшего эффекта основных действующих веществ. Одновременно с тромболитическими препаратами назначаются дезагреганты и антикоагулянты. Обусловлено это серьезностью патологии и высоким процентом летальных исходов от нее.
Некоторые препараты назначаются на длительный срок. Совместное применение дезагрегантов и антикоагулянтов показано для лечения такого заболевания, как тромбоз глубоких вен. Назначаются они до оперативного вмешательства и после него. Длительность их одновременного приема определяется индивидуально.
к оглавлению ↑Антикоагулянты
Тромбоз глубоких вен подразумевает терапию посредством антикоагулянтов. Она может быть проведена при помощи препаратов разных лекарственных форм:
- инъекционных;
- таблетированных.
При госпитализации в стационар во время острого периода тромбоза назначают подкожное введение антикоагулянтов в живот. Такая локализация уколов объясняется меньшим риском возникновения гематом. Из препаратов используют:
 Гепарин до 4 раз в день сроком на 7-10 дней. Контролируют при этом общую кровь, время свертывания и АЧТВ. При резком увеличении 2 последних показателей – уменьшают дозировку или отменяют препарат. Связано это с высоким риском развития внутреннего кровотечения.
Гепарин до 4 раз в день сроком на 7-10 дней. Контролируют при этом общую кровь, время свертывания и АЧТВ. При резком увеличении 2 последних показателей – уменьшают дозировку или отменяют препарат. Связано это с высоким риском развития внутреннего кровотечения.- Клексан вводят 2 раза в день. Тщательного контроля не требует. Длительность уколов 7 дней. Дозировка подбирается с учетом массы тела пациента. Можно назначать после неосложненных родов.
- Фраксипарин назначается дважды в день на 5-7 дней. При его введении оценивают общий анализ крови и время свертывания.
За 2-3 дня до окончания курса перечисленных препаратов показано применение оральных антикоагулянтов. Актуально это для категории больных, которым было проведено оперативное лечение с установкой стента (например, в сонную или коронарную артерию, аорту). До недавнего времени таким больным назначался Варфарин. Его прием требовал тщательного контроля за некоторыми показателями (МНО) и соблюдения диеты. Поскольку назначался он на длительный срок (до года), то не все больные могли его позволить себе. В последнее время появились новые препараты, которые не требуют никакого лабораторного контроля, но обладают высокой стоимостью. Это:
- Прадакса. Принимается 2 раза в день;
- Ксарелто. Назначают 1 раз в сутки. Его главным плюсом является то, что с его помощью лечат как тромбоз глубоких вен, так и поверхностных. Рекомендуют его и на поздних стадиях тромбофлебита глубоких вен.
Противопоказаниями к назначению антикоагулянтов являются:
- внутреннее кровотечение;
- язвенные процессы в стадии обострения;
- частые носовые кровотечения;
- большое время свертывания и АЧТВ;
- анемия;
- беременность.
Дезагреганты
Параллельно с антикоагулянтами в обязательном порядке назначают дезагреганты для профилактики повторного тромбообразования. Применяют следующие препараты:
 Ацетилсалициловая кислота. (Аспирин, Кардиомагнил, КардиАСК, Тромбо АСС);
Ацетилсалициловая кислота. (Аспирин, Кардиомагнил, КардиАСК, Тромбо АСС);- Курантил. Можно назначать во время беременности);
- Клопидогрел. (Плавикс, Лопирел).
Назначают их сроком не меньше года. Для большей эффективности назначают одновременно 2 препарата: Аспирин и Клопидогрел. Актуальна такая схема при лечении любого вида тромбоза, когда при оперативном вмешательстве не произведено стентирование артерии. Противопоказаниями для приема антиагрегантов являются:
- аспириновая астма;
- поллиноз;
- тромбоцитопения;
- гемофилия.
Вышеперечисленные препараты назначаются при язвенной болезни желудка, но при одновременном приеме с ингибиторами протонной помпы – Омез, Ланцид, Нольпаза.
 Таким образом, лечение тромбоза подразумевает применение интенсивной медикаментозной терапии. Тромбоз глубоких вен конечностей лечится одновременным приемом антикоагулянтов и дезагрегантов, при развитии осложнений назначаются тромболитики. После выписки из стационара в течение года больному показаны Аспирин и Клопидогрел. Если же лечение тромбоза сопровождалась установкой стента или кава-фильтра (при ТЭЛА), то к приему также рекомендуют Ксарелто или Прадаксу.
Таким образом, лечение тромбоза подразумевает применение интенсивной медикаментозной терапии. Тромбоз глубоких вен конечностей лечится одновременным приемом антикоагулянтов и дезагрегантов, при развитии осложнений назначаются тромболитики. После выписки из стационара в течение года больному показаны Аспирин и Клопидогрел. Если же лечение тромбоза сопровождалась установкой стента или кава-фильтра (при ТЭЛА), то к приему также рекомендуют Ксарелто или Прадаксу.
Кроме того, в стационаре широко назначают препараты, способные улучшать трофику и обладающие слабой антиагрегантной активностью. Вводят их внутривенно. К таким лекарствам относят:
- Пентоксифиллин;
- Трентал;
- Реополиглюкин;
- Ксантинола никотинат.
Сосудистые хирурги при лечении тромбоза глубоких и поверхностных вен советуют принимать венотоники – Эскузан, Флебодиа, Детралекс и пр. Назначают такие лекарства на длительный срок. Эффект наблюдается спустя месяц их приема.
Местные мази эффективны при поражении поверхностных вен, инъекционном тромбофлебите. В таких случаях назначают 2 группы:
 нестероидные противовоспалительные препараты – Найз, Нимулид, Нурофен;
нестероидные противовоспалительные препараты – Найз, Нимулид, Нурофен;- венотонизирующие средства – Троксевазин гель, мазь Гепарина.
Терапия любого тромбоза является комплексной. Самолечение в домашних условиях недопустимо. Только врач подбирает необходимые препараты. Лечение тромбоза – трудоемкий процесс, начинающийся в условиях стационара и продолжающийся дома, но только под контролем специалиста. Поэтому важно соблюдение всех назначений врача для профилактики рецидивов и серьезных последствий патологии.