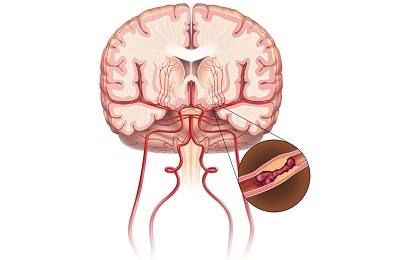
Ишемия мозга – это патология сосудистого генеза, в основе которой лежит нарушение снабжения кровью тканей головного мозга. Ишемия сосудов может протекать остро, либо хронически. Кроме того, довольно часто на фоне хронического течения заболевания развивается острое нарушение. Речь идет об ишемических инсультах, то есть, об остром нарушении мозгового кровообращения (ОНМК).
В классическом понимании ишемия сосудов головного мозга подразумевает хронический процесс, в ходе которого ткани головного мозга испытывают прогрессирующую нехватку кислорода.
Рассмотрим основные причины, а также клинические аспекты данной патологии.
Морфологической основой для ишемического процесса служит, как правило, препятствие кровотоку на уровне сосудистого русла. Такое препятствие может формировать:
- Атеросклеротическая бляшка;
- Стеноз сосуда.
Формированию атеросклеротических бляшек в периферических сосудах могут способствовать:
 проблемы с лишним весом;
проблемы с лишним весом;- несбалансированное питание;
- повышенное артериальное давление;
- малоподвижный образ жизни;
- сахарный диабет;
- курение;
- злоупотребление алкоголем.
А вот развитию стенотических изменений может поспособствовать один из следующих факторов:
- врожденная сосудистая аномалия;
- повышенное артериальное давление;
- сдавление сосуда извне;
- прорастание сосуда опухолью;
- системное поражение сосудов.
При воздействии одного или же нескольких из перечисленных выше факторов формируется соответствующее препятствие в кровеносном русле. Нередко явление атеросклероза сочетается с явлением стеноза, что существенно усугубляет процесс. Таким образом, на пути к мозговым тканям кровь встречает препятствие и замедляет свое течение.
С прогрессированием процесса, например, с ростом атеросклеротической бляшки, кровь встречает на своем пути уже большее препятствие, из-за чего к мозгу начинает поступать меньший объем крови. Как следствие – недостаток кислорода и энергоемких соединений, транспортируемых элементами крови. Все это выливается в соответствующую клиническую картину.
Как проявляется патология?
Симптомы варьируют и зависят в первую очередь от стадии, на которой находится патологический процесс. Ишемия мозга, как и любая другая болезнь, при условии своего естественного течения неуклонно прогрессирует. Каждая последующая стадия болезни оказывается тяжелее предыдущей, соответственно, хуже поддается лечению. Рассмотрим последовательные стадии развития процесса.
к оглавлению ↑Первая стадия – компенсированная
На этой стадии болезнь уже дает о себе знать, но протекает относительно легко. Многие пациенты могут закрывать глаза на имеющееся недомогание, списывая его на переутомление, стрессы и т.д. Характерные для первой стадии симптомы таковы:
- общая слабость;
 частые головные боли;
частые головные боли;- быстрая утомляемость, особенно в отношении интеллектуальных нагрузок;
- снижение продуктивности;
- ухудшение памяти;
- утрата способности к концентрации внимания;
- проблемы со сном, в частности, с засыпанием;
- лабильность эмоционального фона;
- склонность к развитию депрессивных расстройств;
- эпизоды головокружения;
- появление проблем с координацией движений.
Все это – однозначные признаки того, что в периферические сосуды мозга поступает недостаточное количество крови. То есть, они испытывают явление ишемии.
к оглавлению ↑Вторая стадия – субкомпенсированная
На данной стадии имеющиеся симптомы отягощаются. Человек уже намного хуже справляется с проблемой и, как правило, понимает, что она есть.
 На фоне отягощения характерной симптоматики возникают новые проявления расстройства:
На фоне отягощения характерной симптоматики возникают новые проявления расстройства:
- патологическое изменение походки;
- тремор конечностей;
- апатия, сопровождающаяся резким сужением круга интересов, либо же полной потерей интереса к происходящему вокруг;
- грубые нарушения когнитивных функций мозга, таких как мышление, речь, чтение, письмо и счет.
Довольно часто эту патологию в еще большей степени отягощает отношение к ней больного. Как мы уже говорили, он понимает, что проблема есть. Но из-за расстройств психоэмоциональной сферы больной может отказываться принимать лекарственные препараты или же проходить лечение вовсе.
к оглавлению ↑Третья стадия – декомпенсированная
Декомпенсация соответствует срыву адаптационных возможностей организма. Мозг уже исчерпал все ресурсы и теперь болезнь «процветает». Стадия декомпенсации проявляется довольно грубыми расстройствами:
 абсолютно неадекватное поведение больного;
абсолютно неадекватное поведение больного;- развитие деменции (слабоумия);
- расстройства сознания по типу ступора, сопора и даже комы;
- при сохранном сознании – частые обмороки;
- паркинсонический синдром;
- нарушение способности к глотанию;
- анорексия или же булимия;
- апатико-абулический синдром;
- недержание мочи и / или кала.
Кроме всего прочего, на этой стадии больной человек уже не осознает тот факт, что он болен.
Он может принимать лечение, не воспринимая при этом происходящее вокруг, либо же упорно отказываться от лечебных мероприятий. В любом случае, это очень тяжелые больные, требующие особого подхода.
к оглавлению ↑Диагностика и методы лечения мозговой ишемии
Диагностика хронической мозговой ишемии довольно часто вызывает затруднения. Ведь на стадии компенсации все имеющиеся у больных симптомы неспецифичны и могут соответствовать практически любому хроническому неврологическому расстройству.
 А вот на стадии субкомпенсации и декомпенсации приходится проводить дифференциальную диагностику с такими патологиями, как:
А вот на стадии субкомпенсации и декомпенсации приходится проводить дифференциальную диагностику с такими патологиями, как:
- болезнь Паркинсона;
- болезнь Альцгеймера;
- опухоли центральной нервной системы;
- мультисистемная атрофия;
- прогрессирующий надъядерный паралич.
Поэтому врачам приходится использовать немалое количество специальных методов диагностики, которые помогают выявить природу расстройства. Чаще всего в ходе диагностического поиска используют:
- ЭЭГ;
- КТ головного мозга (в том числе и с контрастированием);
- МРТ головного мозга (включая контрастный вариант исследования);
- УЗИ сосудов головы и шеи;
- ЭКГ и ЭхоКГ;
- специальные неврологические и психиатрические тесты;
- клинико-лабораторные методы диагностики.
Правильно проведенная диагностика поможет не только установить диагноз, но и назначить максимально эффективное лечение.
 В комплексной терапии заболевания вне зависимости от стадии развития процесса назначают препараты следующих групп:
В комплексной терапии заболевания вне зависимости от стадии развития процесса назначают препараты следующих групп:
- Ноотропы;
- Ангиопротекторы;
- Гиперлипидемические лекарства;
- Средства симптоматической помощи.
Ноотропы – это лекарственные препараты, оказывающие выраженное тканеспецифическое воздействие. Они обладают тропностью к нервной ткани, оптимизируя ее метаболизм, активируя межнейрональную проводимость и защищая нейроны от токсических воздействий, свободных радикалов, а также неблагоприятных последствий ишемии.
Ноотропы способны в значительной мере повысить выживаемость нервных клеток в условиях хронической ишемии, главное – правильно подобрать дозировку и режим приема лекарства.
Среди представителей данной группы:
- Кортексин;
- Луцетам;
- Нейро-норм;
- Нейрокс;
- Ноофен;
- Омарон;
- Пирацетам;
- Тиоцетам;
- Фенотропил;
- Цераксон.
Ангиопротекторы оказывают неспецифическое воздействие в отношении кровеносного русла. Однако, воздействуя на всю систему сосудов, они благотворно влияют и на сосуды головного мозга. Такие препараты снижают проницаемость сосудов микроциркуляторного русла, повышают тонус артерий и вен, защищают клеточки сосудов от действия свободных радикалов, а также активируют кровоток в зонах его ослабления. Следовательно, в условиях церебральной ишемии активируется кровоток в сосудах головного мозга.
Среди представителей данной группы:
- Билобил;
- Гинкор Форт;
- Диосмин;
- Курантил;
- Латрен;
- Мексикор;
- Репарил;
- Трентал;
- Троксерутин.
Гиперлипидемические препараты называют также антиатеросклеротическими, ведь основной направленностью их действия является борьба с явлениями атеросклероза. Реализуют они данный эффект путем снижения общего холестерина, триглицеридов, а также липопротеинов низкой и очень низкой плотности в крови. Некоторые из них обладают дополнительной способностью повышать содержание липопротеинов высокой плотности в крови. Таким образом эти лекарства нормализуют липидный баланс.
Среди представителей данной группы:
- Аторвастатин;
- Аторис;
- Ливостор;
- Липостабил;
- Ловастатин;
- Розувастатин;
- Симвастатин;
- Сторвас;
- Трайкор.
Симптоматическая помощь подразумевает назначение медикаментов, которые устраняют отдельные симптомы. Особую актуальность такие медикаменты приобретают на поздних стадиях болезни. При развитии депрессивного синдрома назначают антидепрессанты (Амитриптилин, Коаксил), при развитии паркинсонического синдрома – противопаркинсонические средства (Акинетон, Левопа) и т.д.
В отдельных случаях пациентам может быть показано проведение оперативного вмешательства по поводу имеющейся сосудистой патологии. Чаще всего назначается операция «каротидная эндартерэктомия», в ходе выполнения которой удаляется атеросклеротическая бляшка, а также прилежащая часть интимы сосуда.
Особое внимание привлекает относительно новый метод лечения – это терапия стволовыми клетками. А относительно новый он потому, что в лабораторных условиях (на экспериментальном уровне) такое лечение практикуют уже не один десяток лет. Но в клиническую практику лечение с помощью стволовых клеток начали внедрять совсем недавно. Результаты клинических испытаний обнадеживают, однако, говорить с уверенностью о возможностях данного метода в практической медицине еще рано.