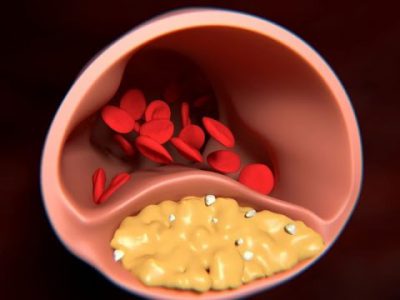
Атеросклеротические бляшки формируются при атеросклерозе. Они представляют собой липидные или холестериновые комплексные образования, которые крепятся к внутренним стенкам артерий и постепенно увеличиваются в объеме. Это приводит к сужению просвета сосудов и, как следствие, к полной закупорке того или иного кровеносного пути.
Болезнь опасна ишемическими поражениями внутренних органов, что может привести к летальному исходу, как правило, внезапному.
Риски отложения бляшек в организме появляются с малых лет: атеросклероз развивается вследствие некачественного питания и неправильного образа жизни.
Локализация, виды и стадии развития бляшек
Основной удар болезнь наносит по артериям большого или среднего калибра. В основном, это сосуды, диаметр которых составляет 1-25 мм (аорта, артерия руки, плечевая артерия и т. д.). Чаще всего поражаются артерии, стенки которых содержат молекулу белка эластина. Прежде чем представлять реальную угрозу для здоровья, бляшка должна пройти несколько стадий.
Бляшка образуется на внутреннем слое сосуда. Чтобы лучше представлять патогенез заболевания, приведем строение артерии:
- интима (внутренний слой);
- медиа (средний слой);
- адвентиция (наружный слой).
Развитие атеросклероза локализуется именно на внутреннем слое – интиме. Если говорить точнее, то страдает эндотелиальный слой, который выстилает интиму и создает барьер между содержимым сосуда и гладкомышечными клетками, которые он покрывает. Эндотелий – важный орган. Его клетки вырабатывают вещества, отвечающие за свертываемость крови, контроль давления, образование новых сосудов.
Образование отложения может занять всю жизнь и стать причиной смерти в более позднем возрасте.
Процесс формирования бляшки внутри сосуда проходит через несколько стадий:
- появление жировой полосы (скопление липопротеидов);
- промежуточное поражение (объединение липопротеидов в «жировые озера»);
- образование атеромы (уплотнение жирового слоя);
- образование фиброатеромы (появление фиброзной соединительной ткани на бляшке);
- заключительное поражение (образование гематомы, геморрагии, тромбоза).
Атеросклеротическую бляшку сравнивают с накипью, образующейся на трубах. Отложения подвергались анализу, что позволило определить их состав. Приведем результаты анализа, описывающего строение атеросклеротической бляшки:
 холестерин;
холестерин;- липопротеиды;
- триглицериды;
- насыщенные жирные кислоты (транс-жиры);
- коллагены;
- эластин;
- соли кальция.
Бляшку можно представить в виде скопления жира (холестерин, липопротеид), покрытого более плотным соединительным образованием, коркой, состоящей из белков коллагена и эластина.
Специалисты подразделяют болезнь на следующие виды:
- Доклинический атеросклероз. Начальное образование бляшки, при котором она не выходит в просвет сосуда, что не влечет за собой серьезной симптоматики. Доклинический атеросклероз сложнее распознать, но легче вылечить;
- Клинический атеросклероз. Возникновение отложения достигло той стадии, когда пациент сталкивается с сердечно-сосудистыми заболеваниями в результате развития атеросклеротической бляшки.
Причины и механизм возникновения
Начало заболевания провоцирует определенный раздражитель, который может быть как физической, так и химической природы.
 Таким раздражителем может являться, например, никотин, содержащийся в выкуренной сигарете. Или им становится большое количество липидов, которые есть в пище, богатой консервантами. Потребление такой пищи активирует большое количество липопротеида низкой плотности (переносит жиры и холестерин в крови), который будет выступать в роли раздражителя. Также вызвать атеросклероз может хронически высокое кровяное давление, которое день ото дня будет распирать стенки сосудов, нарушая их сопротивляемость.
Таким раздражителем может являться, например, никотин, содержащийся в выкуренной сигарете. Или им становится большое количество липидов, которые есть в пище, богатой консервантами. Потребление такой пищи активирует большое количество липопротеида низкой плотности (переносит жиры и холестерин в крови), который будет выступать в роли раздражителя. Также вызвать атеросклероз может хронически высокое кровяное давление, которое день ото дня будет распирать стенки сосудов, нарушая их сопротивляемость.
Поему возникает болезнь?
Кроме описанных выше, существуют и другие теории образования атеросклеротических бляшек:
- Паразитарная. Считается, что стенки кровеносных сосудов повреждаются за счет инфекционного поражения организма. Из-за деструктивного воздействия вредных микроорганизмов, попавших в кровь, начинается процесс атерогенеза.
 Нервно-метаболическая. Предполагается, что эмоциональное состояние влияет на сосуды. Повышенная стрессовая обстановка может привести к нарушению эндотелиального слоя и зарождению атеросклеротической бляшки.
Нервно-метаболическая. Предполагается, что эмоциональное состояние влияет на сосуды. Повышенная стрессовая обстановка может привести к нарушению эндотелиального слоя и зарождению атеросклеротической бляшки.- Тромбогенная. Ученые предполагают, что формирование бляшки связано с плохой свертываемостью крови и возникновением тромба, который прилипает к микроповреждениям на стенке сосуда, развиваясь в отложение.
Таким образом, появление атеросклероза имеет множество причин, о которых спорят ученые. Что точно не вызывает сомнений, так это следующие факторы риска, провоцирующие болезнь:
- курение;
- гиперлипидемия;
- гипертензия;
- ожирение;
- активное употребление холестерина в пищу;
- гиподинамия;
- наследственная предрасположенность.
Образование бляшек
Негативные факторы провоцируют постепенное возникновение атеросклеротической бляшки. Весь процесс ее образования можно разделить на четыре стадии:
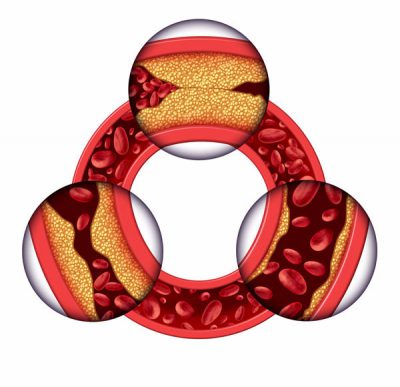 Разрыв эндотелия. Возникает дисфункция эндотелиального слоя. Его клетки (эндотелиоциты) прекращают выполнять свои задачи. Эндотелий теряет свою целостность, и защитный барьер начинает разрушаться. В «пробоины» поступает липопротеид низкой плотности, даже если не он был основным раздражителем. Таким образом, внутренняя оболочка сосуда заполняется жиром и холестерином, которые сливаются в одно единое образование. Оно получило название жировой прожилки (т. н. озеро жира).
Разрыв эндотелия. Возникает дисфункция эндотелиального слоя. Его клетки (эндотелиоциты) прекращают выполнять свои задачи. Эндотелий теряет свою целостность, и защитный барьер начинает разрушаться. В «пробоины» поступает липопротеид низкой плотности, даже если не он был основным раздражителем. Таким образом, внутренняя оболочка сосуда заполняется жиром и холестерином, которые сливаются в одно единое образование. Оно получило название жировой прожилки (т. н. озеро жира).- Возбуждение макрофагов. Жировая прожилка активизирует макрофаги – клетки в крови, поддерживающие иммунную систему. Их основная задача заключается в том, чтобы «поедать» всевозможные инфекции, поступающие извне. В данном случае липопротеид, попавший в интиму, воспринимается ими как инородное тело, которое следует уничтожить. Макрофаги следуют под эндотелиальный слой сосуда, чтобы ликвидировать липопротеид. Но, вступая с ним в контакт, иммунные клетки отмирают, превращаясь в пенистые клетки, добавляя себя в «озеро жира».
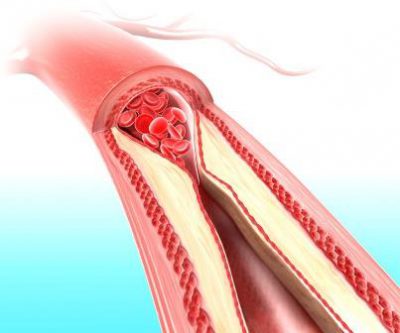 Фиброзная бляшка. Наличие жировой прожилки провоцирует переход гладкомышечных клеток из среднего слоя сосуда в интиму. Эта миграция дает начало образованию фиброзной бляшки, которая включает в себя все вышеперечисленные компоненты: «озеро жира», пенистые клетки и гладкомышечные клетки. Она представляет собой что-то вроде корки, которая целиком покрывает новообразование. Бляшка постоянно растет, т. к. в нее непрерывно поступают все новые и новые липопротеиды. Она окончательно прорывает эндотелиальный слой и оказывается в просвете сосуда, частично или полностью закупоривая его.
Фиброзная бляшка. Наличие жировой прожилки провоцирует переход гладкомышечных клеток из среднего слоя сосуда в интиму. Эта миграция дает начало образованию фиброзной бляшки, которая включает в себя все вышеперечисленные компоненты: «озеро жира», пенистые клетки и гладкомышечные клетки. Она представляет собой что-то вроде корки, которая целиком покрывает новообразование. Бляшка постоянно растет, т. к. в нее непрерывно поступают все новые и новые липопротеиды. Она окончательно прорывает эндотелиальный слой и оказывается в просвете сосуда, частично или полностью закупоривая его.- Кальцификация. Мертвые пенистые клетки создают благоприятную среду для того, чтобы гладкомышечные клетки осаждали кальций внутри бляшки. Происходит отложение кристаллов кальция (кальцификация). По сути, происходит процесс формирования костной ткани. Бляшка становится похожей на кость.
Симптомы и диагностика
Атеросклеротические бляшки на начальных стадиях своего формирования никак не беспокоят человека. Их развитие приводит к разнообразной симптоматике, которая зависит от поражения того или иного органа и часто выражена в виде самостоятельного заболевания. Так, сердечные сосуды, подверженные атеросклерозу, могут дать о себе знать через стенокардию (загрудинные боли при физической или эмоциональной нагрузке) или сразу перейти к более опасным болезням – инфаркту миокарда (острая коронарная недостаточность, внезапная смерть).
Локализуясь в сосудах мозга, бляшки приводят к тому, что у человека нарушаются когнитивные функции: внимание, память, восприятие новой информации.
Атеросклероз сосудов нижних конечностей может развиваться параллельно с синдромом перемежающейся хромоты. У человека появляются боли в икроножных мышцах при ходьбе, а при дальнейшем развитии заболевания – в покое. В запущенных случаях диагностируют трофические язвы и даже гангрену конечностей. Общими симптомами для атеросклероза станут:
 повышенное артериальное давление;
повышенное артериальное давление;- быстрая утомляемость;
- головокружение;
- головные боли.
Легче всего заподозрить атеросклероз можно у людей, находящихся в зоне риска заболевания. Многолетняя практика позволила специалистам разработать таблицы, обозначающие тех, кому угрожает образование атеросклеротических бляшек. По ним врачи заранее определяют людей с доклиническим атеросклерозом, что позволяет увеличить шансы на выздоровление.
Инструментальная диагностика атеросклероза предполагает исследование эндотелиального слоя на предмет его дисфункции. Проверяется наличие утолщения слоев интимы и медиа. Сканируются предположительные зоны, содержащие бляшку. Для этого используются следующие методики:
- Дуплексное сканирование сосудов. Проводится ультразвуковое исследование артериального русла. Это позволяет обнаружить бляшку на ранних стадиях своего образования.
 Неинвазивная коронарография. Проводится с помощью мультиспиральной компьютерной томографии. Используются контрастные вещества, которые позволяют отобразить область поражения на экране компьютера.
Неинвазивная коронарография. Проводится с помощью мультиспиральной компьютерной томографии. Используются контрастные вещества, которые позволяют отобразить область поражения на экране компьютера.- Исследование с помощью аппарата Ангиоскан. Создаются условия для временного искусственного пережатия кровотока и его последующего резкого запуска. Это позволяет понять показатели функционирования эндотелия.
Методы лечения и прогнозы
Атеросклеротические бляшки поддаются лечению. Существует несколько стратегий, по которым специалисты выстраивают терапию:
 немедикаментозное лечение;
немедикаментозное лечение;- нормализация функции эндотелия;
- оказание антитромбогенного эффекта;
- медикаментозная коррекция уровня холестерина и липопротеидов;
- хирургическое вмешательство.
Немедикаментозный подход к лечению предполагает коррекцию факторов риска, вызывающих болезнь. Такое лечение распространяется на людей, предрасположенных к атеросклерозу. К нему относится:
- организация правильной диеты (средиземноморская);
- нормализация артериального давления;
- уменьшение курения и потребления алкоголя;
- повышение физической активности.
Медикаментозная терапия работает в следующих направлениях:
 снижение холестерина в организме путем его адсорбции и снижения усвояемости (Холестирамин, Гемфиброзил, Гуарем);
снижение холестерина в организме путем его адсорбции и снижения усвояемости (Холестирамин, Гемфиброзил, Гуарем);- снижение холестерина путем блокировки его выработки в печени и уменьшения его концентрации в крови (Ловаститин, Симвастатин, Флувастатин, Клофибрат, Безафибрат, Ципрофибрат);
- выведение патогенных липопротеидов и липидов из организма (Линетол, Липостабил, Трибуспамин, Полиспамин);
- нормализация функции эндотелия (Пирикарбат, Пармидин, Ангинин, Мизопростол).
Оперативное вмешательство проводится открыто (хирургическая операция). При этом бляшка удаляется из организма. Применяются также методы стентирования, при которых внутри артериального русла на месте его сужения размещается катетер, препятствующий окклюзии сосуда.
Тем не менее врачи отдают предпочтение консервативным методам. Адекватная медикаментозная и немедикаментозная терапия способна замедлить рост и стабилизировать бляшку. Имеется также тенденция к уменьшению ее размеров.
Уменьшение просвета сосуда вследствие активного роста атеросклеротической бляшки вызывает повышенное сопротивление кровотоку. Процесс кальцификации делает стенку сосуда жесткой и одновременно хрупкой. Снижается гибкость, растяжимость и эластичность артерий. Это ведет к тому, что при поступлении крови сосуд не увеличивается в объеме. Эти ключевые изменения приводят к следующим осложнениям:
 высокое артериальное давление;
высокое артериальное давление;- ишемия сердца;
- стенокардия;
- инфаркт миокарда;
- инсульт.
Современная медицина успешно проводит лечение атеросклероза, не дожидаясь появления вышеуказанных заболеваний. Этому способствует ранняя и точная диагностика зарождающейся бляшки и своевременный выход из зоны риска.